子宮体がんの治療方法と治療費、治療期間などをまとめて徹底解説

子宮がんには「子宮体がん」と「子宮頸がん」がありますが、近年増加が著しいのは子宮体がんです。
比較的若年層から発症リスクがある「子宮頸がん」と比較して、「子宮体がん」は40代以降の発症リスクが高いのが特徴。
今回は、子宮頸がんに対してあまり知名度が高くない子宮体がんの治療方法や治療費の相場などを徹底解説します。

この記事の要点
- 1.子宮体がんの主な治療法は、「手術」「放射線治療」「薬物療法」「緩和ケア」などです。
- 2.手術によって子宮摘出を伴う治療がほとんどですが、将来の出産のために子宮を残して薬物療法を行うこともあります。
- 3.子宮体がんについては、早期発見で治る病気なので異常を感じたらすぐに検査に行くこと、健康保険の利かない費用に備えることをおすすめします。
- 4. 健康保険の利かない費用に備えるためには、保険相談窓口で一度専門家に相談してみると良いでしょう。
- 5. 保険相談窓口 「ほけんのぜんぶ」なら、お金や保険のことなら何でも無料で相談可能です。しつこい勧誘や営業等は一切ないので、安心して利用できます。
※本コンテンツで紹介している保険会社及び保険代理店は、保険業法により金融庁の審査を受け内閣総理大臣から免許を取得しています。コンテンツ内で紹介する商品・サービスの一部または全部に広告が含まれています。しかし、各商品・サービスの情報や評価に一切影響する事はありません。詳しくは、広告ポリシーと制作・編集ガイドラインをご覧ください
目次
子宮体がんとは?どれくらいの確率で罹患する?
最初に、子宮体がんという病気と罹患率について見ていきましょう。
子宮体がんとは?
子宮体がんは、子宮の中の「子宮体部」にできるがんです。子宮内膜から発生することから「子宮内膜がん」とも言われます。
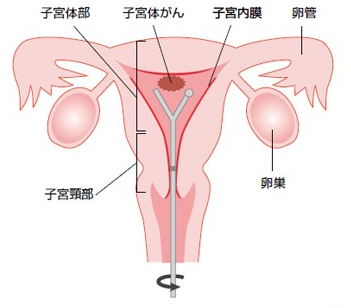
子宮体がんは、子宮頸部に発生する子宮頸がんや、子宮の筋肉の層から発生する子宮筋腫(良性のもの)・子宮肉腫(悪性のもの)と間違われやすいですが別物です。
子宮体がんの主な自覚症状
- 子宮体がんの主な自覚症状は出血です。月経ではない期間や閉経後でも出血が見られます。
- また、排尿時の痛みや排尿のしにくさ、性交時の痛み、下腹部の痛みなどの症状があります。
子宮体がんの発生原因は、「エストロゲン」という女性ホルモンの刺激が原因で発生する場合と、エストロゲンとは関係ない原因で発生する場合があります。
- エストロゲンが関係していると考えられるケース:「出産したことがない」「肥満」「月経不順(無排卵性月経周期)」「ホルモン療法を受けている」などの人
- エストロゲンが関係していないと考えられるケース:「高血圧」「糖尿病」「遺伝的にがんにかかりやすい」などの人
子宮体がんは、がん組織の状態によって、「類内膜(るいないまく)がん」「漿液性(しょうえきせい)がん」「明細胞(めいさいぼう)がん」に分類されます。

主な検査方法は次の通りです。子宮体がんの疑いがある場合、まずがんの有無を検査した上で、「がんの位置」や「がんの広がり」を精査します。
ポイント
- 病理検査・病理診断(細胞診・組織診)
- 内診・直腸診
- 子宮鏡検査
- 画像検査(超音波検査・CT検査・MRI検査)
- 腫瘍マーカー検査 など
\女性特有のリスクに備えて保険を選ぶなら!/
子宮体がんの罹患率と死亡率
国立がん研究センターの直近データによると、子宮体がんの罹患率は人口10万人当たり26.3人、死亡率は人口10万人当たり4.1人です。
表は横にスライドできます
| 罹患者数 | 罹患率 (人口10万人当たり) | 死亡者数 | 死亡率 (人口10万人当たり) | |
|---|---|---|---|---|
| 子宮体がん | 1万7,089人 | 26.3人 | 2,597人 | 4.1人 |
| 子宮頸がん | 1万978人 | 16.9人 | 2,921人 | 4.6人 |
| 全がん | 42万1,964人 | 650.1人 | 15万6,086人 | 245.7人 |
※罹患者数は2018年、死亡者数は2019年。全がんは女性のみ。
参考:国立がん研究センター「がん種別統計情報 子宮体部」
年齢別に見ると40代後半から50代にかけて、罹患率は急速に高まることがわかります。
子宮頸がんが、20代後半から30代にかけて急増するのに対し、子宮体がんはより高齢になってから罹患率が高まります。
(子宮体がん)

(子宮頸がん)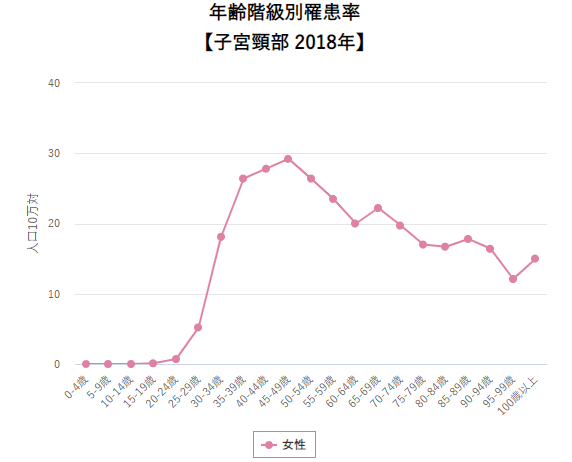
引用:国立がん研究センター「がん種別統計情報 子宮体部」
引用:国立がん研究センター「がん種別統計情報 子宮頸部」
また、全てのがんに占める子宮体がんの割合は年齢別に次の通りです。
50代女性のがん罹患者の約10%を、子宮体がんが占めます。
表は横にスライドできます
| 30歳~34歳 | 35歳~39歳 | 40歳~44歳 | 45歳~49歳 | 50歳~54歳 | 55歳~59歳 | 60歳~64歳 | 65歳~69歳 | 全年齢平均 | |
|---|---|---|---|---|---|---|---|---|---|
| 全てのがん | 109.7人 | 188.7人 | 318.1人 | 468.6人 | 577.6人 | 685.2人 | 834.6人 | 1,045.8人 | 650.1人 |
| 子宮体がん | 6.1人 | 11.3人 | 20.9人 | 36.6人 | 61.2人 | 65.2人 | 52.8人 | 43.1人 | 26.3 人 |
| (子宮頸がん) | (18.1人) | (26.4人) | (27.8人) | (29.2人) | (26.4人) | (23.5人) | (20.0人) | (22.2人) | (16.9人) |
| 子宮体がんの割合 | 5.5% | 6.0% | 6.6% | 7.8% | 10.6% | 9.5% | 6.3% | 4.1% | 4.0% |
参考:国立がんセンター「集計表ダウンロード-罹患-全国がん登録」
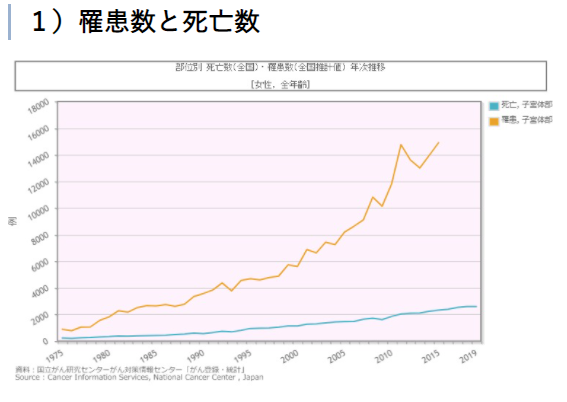
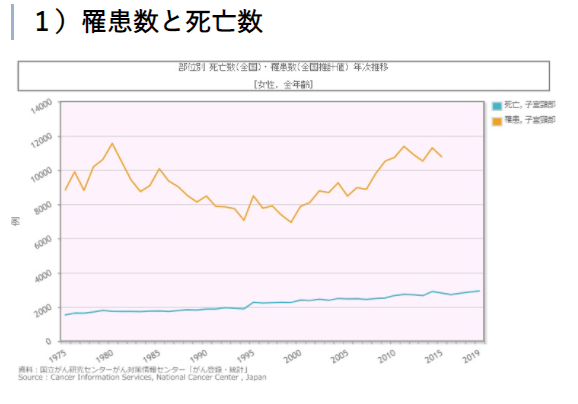
次に、罹患者数の推移を見ると、子宮頸がんが増減を繰り返しているのに対し子宮体がんは一直線に急増していることがわかります。
1975年には罹患者数が子宮頸がんの1割くらいに過ぎなかった子宮体がんですが、現在では子宮頸がんを大幅に上回る状況です。
(子宮体がん)
(子宮頸がん)
\女性特有のリスクに備えて保険を選ぶなら!/
子宮体がんの治療法と治療費
子宮体がんの治療法はがんのステージごとに異なります。がんのステージと治療法、治療費用について説明します。
子宮体がんのステージ
子宮体がんのステージは次の表の通りです。
表は横にスライドできます
| ステージ | がんの状況 | |
| Ⅰ期 | がんが子宮体部にのみ認められる(子宮頸部や別の部位にがんは認められない) | |
|---|---|---|
| ⅠA期 | がんが子宮の筋肉の層の1/2未満である | |
| ⅠB期 | がんが子宮の筋肉の層の1/2以上である | |
| Ⅱ期 | がんが子宮体部を越えて子宮頸部に広がっている(子宮の外には広がっていない) | |
| Ⅲ期 | 「がんが子宮の外に広がっているが骨盤を越えて外には広がっていない」または「骨盤内のリンパ節や大動脈周囲のリンパ節に転移がある」 | |
| ⅢA期 | がんが、子宮の外の膜や、骨盤の腹膜、卵巣・卵管に広がっている | |
| ⅢB期 | がんが腟や子宮傍組織(子宮周囲組織)に広がっている | |
| ⅢC期 | 骨盤のリンパ節や大動脈周囲のリンパ節に転移がある
| |
| Ⅳ期 | 「がんが骨盤を越えて別の部位へ広がっている」または「腸の粘膜や膀胱に広がっていたり遠隔転移したりしている」 | |
| ⅣA期 | 腸の粘膜や膀胱までがんが広がっている | |
| ⅣB期 | 遠隔転移がある(腹腔内のリンパ節や鼠径部[足のつけ根]のリンパ節への転移を含む) | |
\女性特有のリスクに備えて保険を選ぶなら!/
子宮体がんの治療法
子宮体がんの治療法は、がんのステージに応じて「手術(外科治療)」「放射線治療」「薬物療法」「緩和ケア」などに分けられます。
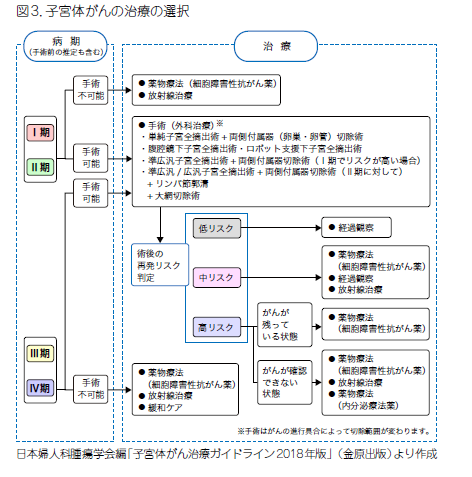
引用:国立がん研究センター「各種がん143.子宮体体がん・受診から診断、治療、経過観察への流れP12」
手術(外科治療)
手術によってがん組織を摘出します。摘出する範囲によって次の3種類があります。
子宮体がん手術の種類
- 単純子宮全摘出術:子宮と卵巣、卵管などを摘出
- 準広汎子宮全摘出術:子宮と卵巣、卵管に加えて、子宮を支える組織の一部も摘出
- 広汎子宮全摘出術:卵管、卵巣、腟および子宮周囲の組織を含めた広い範囲で、子宮を摘出
※状況に応じて骨盤内と腹部大動脈周囲のリンパ節郭清(がんの周辺にあるリンパ節を切除すること)を行うこともあります。
放射線治療
放射線治療は、X線やガンマ線でがん細胞を傷つけ、がんを小さくします。
手術後の再発予防を目的として治療を行うケースや、高齢者や他の病気などによって手術ができない場合に行うケースなどがあります。
また、放射線の照射方法によって、「外部照射(体の外から放射線を照射する方法)」と「腔内照射(腟内から子宮の中に放射線を照射する方法)」に分類できます。
\女性特有のリスクに備えて保険を選ぶなら!/
薬物療法
薬物療法は、抗がん薬などによってがんを抑える治療法です。
放射線治療と同様、手術後の再発予防目的や何らかの理由で手術ができない場合に行うケースなどがあります。
使用する薬には次のようなものがあります。
子宮体がん治療で使用する薬
- 細胞障害性抗がん薬:がんの状況や副作用を考慮して薬剤を選定する。(AP療法、TC療法 など)
- 内分泌療法薬:黄体ホルモン薬を用いた療法。細胞障害性抗がん薬で効果が不十分な場合などに行う。
緩和ケア
緩和ケアとは、がんに伴う体と心のさまざまな苦痛に対する症状を和らげるための治療です。

治療後の療養
子宮体がんが治ったからといって、再発がないわけではありません。
治療後一定期間は、定期的に通院を行うなど経過観察が必要になります。通院の目安は次の通りです。
治療後の経過観察目安
- 手術後3年目まで:1か月~4か月ごと
- 手術後4年目と5年目:半年ごと
- 手術後6年目以降:1年ごと
子宮体がんの治療は、手術による子宮の摘出を伴うケースがほとんどですが、将来の出産希望がある場合には、子宮を残すために薬物療法を行うこともあります。
薬物療法が可能なのは、子宮体がんの前がん状態(子宮内膜増殖症)や子宮体がんでも早期で転移が少ないタイプのがんです。
注意点
- ホルモン剤の錠剤を内服して治療を行いますが、治療効果がなければ手術せざるを得ないこともあります。
- また、一度治っても手術と比較して再発する可能性は高くなります。
\女性特有のリスクに備えて保険を選ぶなら!/
子宮体がんの治療費
子宮体がんの治療費の目安は次の通りです。
子宮体がんの治療費目安
- 子宮内膜全面掻爬(そうは)※: 3万円~10万円
- 単純子宮全摘出術:20万円~40万円
- 準広汎子宮全摘出術:30万円~50万円
※組織診で子宮内膜異型増殖症と診断された患者に対し、子宮体部のがんがないかを明確にする目的で行われる。
また将来の妊娠・出産を希望する患者に対して、子宮を摘出しない治療が可能かどうかを確認するためにも実施。
上記金額は健康保険の自己負担額(3割)ですが、「高額療養費制度」を活用すれば負担を10万円以内(所得などによって異なる)に抑えることができます。
参考:全国健康保険協会「高額な医療費を支払ったとき(高額療養費)」
ただし、健康保険の利かない費用については「高額療養費制度」は適用されません。
主な費用は次の通りです。
高額療養費制度適用外の項目
- 差額ベッド代
- 先進医療などの費用
- 入院時の食事療養費の負担額
- 入院時の生活費(雑費など) など
差額ベッド代の費用は1日当たり平均6,000円台で入院が長引くと経済的負担は大きくなります。
また、先進医療の費用は数百万円もかかることもあります。

\女性特有のリスクに備えて保険を選ぶなら!/
子宮体がんの治療期間はどれくらい?
子宮体がんの治療期間の目安は次の通りです。
子宮体がんの治療期間目安
- 開腹手術の場合:10日〜14日程度
- 腹腔鏡手術の場合:6日〜10日程度
- 化学療法(抗がん剤治療):半年程度
- 放射線療法:5週間~8週間程度
参考:メディカルノート「子宮体がんの治療法別の入院期間の目安」
化学療法や放射線療法については、一般的に通院しての治療となります。

\女性特有のリスクに備えて保険を選ぶなら!/
子宮体がんが再発した場合、余命はどれくらい?
国立がん研究センターの直近データによると、ステージ別の直近の5年生存率は次の通りです。
子宮体がんの5年生存率
- ステージⅠ:95.5%
- ステージⅡ:89.4%
- ステージⅢ:68.2%
- ステージⅣ:22.6%
全ステージ:84.4%
参考:国立がん研究センター「院内がん登録5年生存率集計結果(2012-13年診断例)」
全ステージの平均5年生存率は80%を超え、特にステージⅠ・Ⅱでは90%前後となっています。

保険の加入や見直しにおすすめの無料相談所5選
fa-arrow-circle-o-right表は右にスクロールできます。
※2024年3月時点・各社公式サイト
ほけんのぜんぶ

- 差額ベッド代や自己負担による出費に備えた保険を提案
- 高額療養費制度の適用範囲についても分かりやすく解説してくれる
- 家計管理・資産運用なども相談可能
- オンラインでの相談にも対応
「ほけんのぜんぶ」は、医療保険を含む生命保険・損害保険40社以上※1の保険会社を取り扱っている保険代理店。ファイナンシャルプランナーが保険の見直し・アドバイスを無料で行ってくれます。
担当者は保険やお金の知識が豊富なファイナンシャルプランナーばかり。高額療養費制度を分かりやすく解説してくれるだけでなく、差額ベッド代や自己負担による出費に備えた保険を提案してくれるでしょう。
そして、相談は店舗・訪問・オンラインでの相談に対応しています。PCやスマホがあれば自宅から家族みんなで面談できるため、外出ができない方にもおすすめです。

マネードクター

- 病気の治療費や先進医療など備えておくべき保障を考えてくれる
- 人生設計・家計バランスに合わせて提案
- 専門性の高いFPが多数在籍
- お客さま満足度は91.4%※1
「マネードクター」は、保険や人生のお金についてファイナンシャルプランナーに無料で相談できるサービス。保険だけにとらわれず、自治体の補助についてのアドバイスや固定費の見直しなどの相談可能です。
保険についても各家庭の人生設計や家計バランスに合わせて取り扱っているすべての生命保険会社の中から、相談者の要望に応じた提案をしてくれるので、現状での最適解を導くことができるでしょう。
そして、相談は自宅・最寄りのカフェ・店舗など都合に合わせてどこでも指定可能です。オンラインにも対応しているので、外出の手間なく相談できるでしょう。

保険マンモス

- 無駄な支払いなく充実した保障を提案
- 生涯付き合えるFPが見つかる
- 勧誘行為なし
- ブランドイメージ調査で三冠達成※1
「保険マンモス」は、保険相談に関するブランド調査で三冠を達成している相談サービス。「自分にあった保険が見つかる保険相談」「優秀なFPに相談できる保険相談」「知人に紹介したい保険相談」の3つの部門でNo.1に輝いています。
そして、お金と保険の相談に強い優秀なFPが全国に4,500人以上※2いることも保険マンモスの特徴。4,500人の中から利用者の住んでいるエリアと要望に合わせてマッチングを行います。
また、保険マンモスでは強引な勧誘行為は行っておらず、担当者が合わないと感じた場合はすぐに変更可能なので、安心して利用できます。

※2 2022年12月時点
保険市場
- 医療保険・がん保険・女性保険などの人気ランキングを掲載
- 取扱保険会社数98社※1から比較
- Webサイトの保険情報が豊富
- ぴったりのコンサルタントが見つかるAI診断も利用できる
「保険市場」は、98の保険会社を取り扱っている保険相談窓口。保険に関するコラムや保険料の見積もり、人気保険ランキング、保険無料相談など保険に関するコンテンツがとても充実しています。
また、医療保険・がん保険・女性保険などの人気ランキングが一目で分かるので、参考にして選ぶ方法もおすすめです。
オンライン相談のコンサルタントはプロフィールを見ながら指名して予約も可能です。そして、自分で決められないという方に向けて、ぴったりのコンサルタントをAIが診断してくれる「ぴったりコンサルタント診断」も提供しています。

保険無料相談ドットコム

- 医療保険やがん保険の違い、必要性などを丁寧に解説
- 女性担当者の指名ができる
- オンライン相談も対応
- 家計の改善相談もできる
保険について相談したいけど、近くに相談できる店舗がないという方におすすめなのが「保険無料相談ドットコム」です。保険無料相談ドットコムは訪問型の保険相談サービスで、コンサルタントに出張してもらい相談ができます。
また、オンライン面談の提供も始めているので、PCやスマホがあれば外出することなく保険の相談が可能です。
相談内容によっては「男性より女性コンサルタントの方が良い」と考える方も少なくありません。その点、保険無料相談ドットコムではスケジュールの空きがあれば女性担当者を指名できるため、安心して相談できます。

まとめ
子宮体がんは、子宮の中の子宮体部にできるがんです。子宮体がんの罹患状況などは次の通りです。
- 罹患者数(2018年):1万7,089人(人口10万人当たり26.3人)
- 死亡者数(2019年):2,597人(人口10万人当たり4.1人)
- 5年生存率(2012-13年診断例):84.4%
子宮体がんの主な治療法は、「手術」「放射線治療」「薬物療法」「緩和ケア」などです。
手術によって子宮摘出を伴う治療がほとんどですが、将来の出産のために子宮を残して薬物療法を行うこともあります。
手術による入院は「1週間~2週間程度」ですが、化学療法(抗がん剤治療)は「半年程度」、放射線療法は「5週間~8週間程度」と長期化します。
「高額療養費制度」を活用すれば治療費の負担を抑えることができますが、健康保険の利かない費用(差額ベッド代や先進医療の費用など)に要注意です。

・本コンテンツは情報の提供を目的としており、保険加入その他の行動を勧誘する目的で、作成したものではありません。
・本コンテンツは商品の概要を説明しています。
・詳細は「契約概要」「注意喚起情報」「ご契約のしおり/約款」を、通信販売の場合は、「パンフレット」「特に重要な事項のお知らせ/商品概要のご説明/ご契約のしおり抜粋」「ご契約のしおり/約款」を必ずご確認ください。
・弊社は本コンテンツの正確性、確実性、最新性及び完全性等に関して保証するものではございません。
・本コンテンツの記載内容に関するご質問・ご照会等には一切お答え致しかねますので予めご了承お願い致します。
・また、本コンテンツの記載内容は、予告なしに変更することがあります







